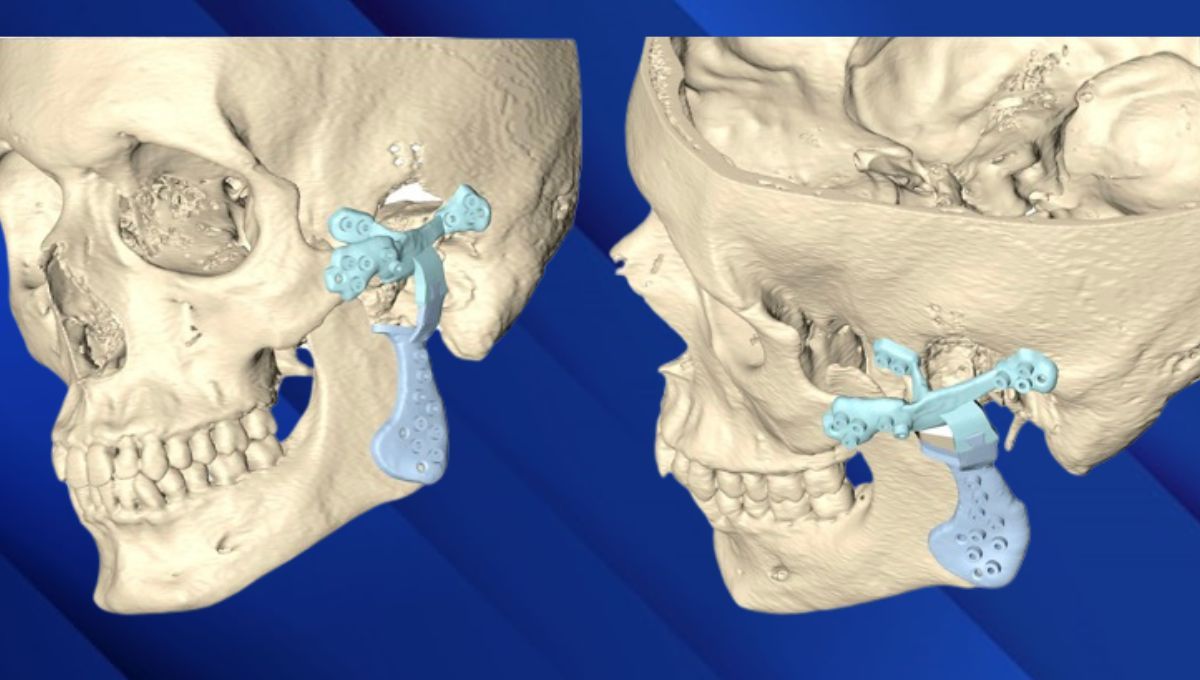
El avance de la tecnología y la medicina personalizada hace que los especialistas puedan reevaluar el riesgo-beneficio de determinadas intervenciones como es el caso del reemplazo de la articulación de la mandíbula. Esta operación, que no es tan frecuente como lo puede ser el recambio de una articulación de la rodilla o de la cadera, ha sufrido una notable mejoría ya que antes se usaban prótesis estándar que no producían resultados estables y ahora se fabrican a la medida del paciente, lo que produce resultados óptimos a largo plazo tanto en la mejora del dolor como en funcionalidad de apertura y cierre de la boca de los pacientes.
Así lo explica el doctor Néstor Montesdeoca, jefe asociado del Servicio de Cirugía Oral y Maxilofacial del Hospital Universitario La Luz que afirma que “reemplazar la articulación de la mandíbula es una cirugía compleja, que requiere diseñar una prótesis muy específica con unos materiales muy específicos y preservar el nervio facial”.
“En pacientes con artrosis avanzada, una articulación en mal estado, el único tratamiento que les queda es el recambio articular”
Según el Dr. Montesdeoca, son cuatro las principales indicaciones para el recambio articular mandibular. En primer lugar, por casos de pacientes con una artrosis avanzada, es decir, con la articulación en mal estado: “El único tratamiento que les queda es el recambio articular. Son artrosis muy evolucionadas, con destrucción de la articulación temporomandibular (ATM), lo que les produce dolor, impedimento para masticar y una reducida apertura de la boca”.
La segunda indicación es la llamada anquilosis temporomandibular, que ocurre cuando hay una fusión entre el cóndilo de la mandíbula y la base del cráneo, “la articulación temporomandibular está fusionada, es decir, no se puede abrir la boca”. Al haber un bloque anquilótico, generalmente de hueso, el único tratamiento que queda es extirpar el hueso fusionado y hacer un recambio articular completo, tanto del cóndilo -la parte de la mandíbula- como de la base del cráneo -la parte de la fosa-.
La tercera indicación responde a un cuadro llamado reabsorción condilar, es decir, pacientes a los que se les reabsorbe el cóndilo por causas hormonales, reumáticas o traumáticas de forma progresiva, “algunos por un traumatismo en la infancia”, apunta el experto, por lo que abren poco la boca, tienen dolor y una maloclusión progresiva consistente en la disminución del tamaño de la mandíbula. En este caso, no hay articulación y el único tratamiento efectivo, de nuevo, es el recambio de la articulación temporomandibular.
“Al extirpar el tumor, quitas la articulación, por lo que el tratamiento tiene que ser una prótesis de articulación que la sustituya”
La cuarta indicación responde a los tumores de la articulación, “algo excepcional”. En este caso, el cóndilo de la mandíbula está afectado por un tumor, generalmente benigno, como osteocondromas, osteomas…, de origen óseo o cartilaginoso, pero también puede ser maligno, como sarcomas. “Al extirpar el tumor, quitas la articulación, por lo que el tratamiento tiene que ser una prótesis de articulación que la sustituya”, puntualiza el Dr. Montesdeoca.
Sin embargo, no se suele poner la prótesis a la vez que se extirpa el tumor, sino que se hace en dos tiempos, ya que los resultados funcionales son mejores, “primero, porque te aseguras de que has quitado todo el tumor. Por tanto, cuando retiras la articulación para extirpar el tumor, se pone una epítesis, como una pequeña bola de un material sintético que hace la función de crear una pseudocápsula, que evita que se colapse el espacio de la articulación y le permite abrir la boca al paciente. Si se colapsa, volver a entrar para poner la articulación es muy complicado y hay riesgo de dañar el nervio facial”.
Pasados unos meses, cuando el equipo médico comprueba que no hay recidiva del tumor, el paciente no presenta dolor y la funcionalidad es buena; llega el momento del recambio articular. En ese sentido, las prótesis son mixtas, ya que están compuestas por titanio y un material sintético de gran dureza y durabilidad. Según el Dr. Montesdeoca, “se ha comprobado que es la mejor combinación y la más duradera, así como la que menos problema de rechazo y desgaste da. Lo que nos interesa es que la prótesis dure 20 o 30 años”.
“Conseguimos recuperar una apertura oral y una masticación normales, así como eliminar el dolor y evitar la necesidad de futuras cirugías”
En la actualidad, por tanto, el beneficio principal de la técnica es recuperar una función y forma articular similar a la que tenía el paciente antes de la extirpación tumoral. “Es decir, devolver la capacidad para comer y para hablar sin limitaciones. Conseguimos recuperar una apertura oral y una masticación normales, así como eliminar el dolor y evitar la necesidad de futuras cirugías”, añade el doctor Álvaro Sada, especialista del Servicio de Cirugía Oral y Maxilofacial del Hospital Universitario La Luz.
Tal y como recuerda el Dr. Néstor Montesdeoca, todo el mundo tiene un cóndilo y una fosa distinta, especialmente después de la extirpación de un tumor, ya que la anatomía cambia completamente tanto en esos casos de tumores como de anquilosis, artrosis, reabsorciones, etcétera. “La anatomía que entendemos como tal ha desaparecido, lo que obliga a diseñar una prótesis en 3D a medida del defecto. El proceso se hace juntamente con ingenieros biomédicos para asegurarnos de que cumple los requerimientos mecánicos, anatómicos y funcionales específicos de cada paciente. Cuando verificamos que el diseño funciona, lo aprobamos, mandamos a fabricar y operamos al paciente”.
Tras la operación es necesaria rehabilitación y fisioterapia para que los músculos adapten a la nueva posición de la mandíbula
El diseño de la prótesis afecta a oclusión, debe fabricarse de manera que los dientes encajen completamente, “es decir, no sirve de nada que abras y cierres la boca si no consigues que los dientes encajen al cien por cien”. Por tanto, son necesarios registros y escáneres tanto de la cara como de la mordida para que, en la simulación de dónde hay que colocar la prótesis, los dientes contacten adecuadamente con la boca cerrada y la prótesis esté en el lugar deseado, haciendo correctamente el juego de apertura y cierre. Para ello utilizamos guías quirúrgicas de posicionamiento diseñadas específicamente para cada prótesis”.
Una vez que el paciente ha sido operado, necesitará rehabilitación y fisioterapia para que los músculos se vayan adaptando a la nueva posición de la mandíbula. Incluso, algunos de ellos requieren pequeños retoques de la oclusión con ortodoncia para que todo encaje a la perfección.
En ese sentido, el Dr. Álvaro Sada concluye que el procedimiento debe realizarse por equipos que cuenten con experiencia en el manejo de la articulación temporomandibular, “donde se diagnostique, trate y rehabilite la articulación de forma habitual, para lo cual se requiere un enfoque multidisciplinar mediante cirujanos orales y maxilofaciales, odontólogos y fisioterapeutas de la ATM”.