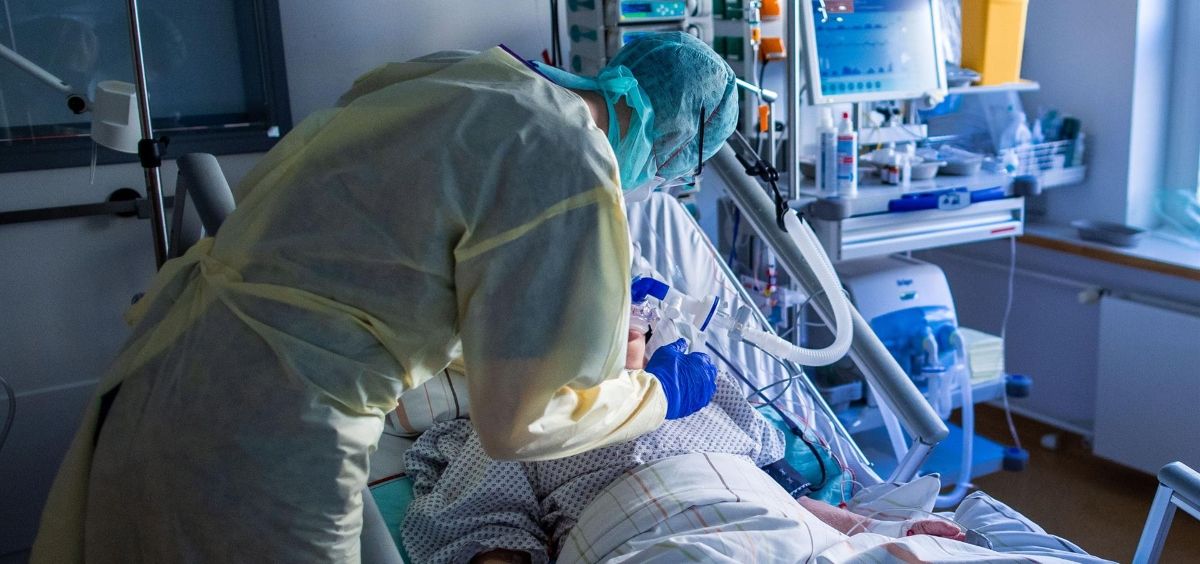
La Sociedad Española de Neumología y Cirugía Torácica (SEPAR) ha publicado el Documento sobre la organización de los cuidados de COVID-19 donde pone de relieve el papel destacado que ha tenido han tenido la neumología y cirugía torácica en la organización asistencial y de los cuidados frente a la COVID-19 y, en particular, en la puesta en marcha de las Unidades de Cuidados Respiratorios Intermedios (UCRIS) en toda la geografía española. Según destaca el documento, durante la pandemia, las UCIS tuvieron que aumentar su número de camas en hasta un 300% de su capacidad, pero las UCRIS de algunos centros han multiplicado por 4 su capacidad en camas y, en los dos meses de mayor demanda asistencial, han llegado a manejar el doble de pacientes que las UCIS.
El documento ha sido elaborado por representantes de la neumología y cirugía torácica españolas; ha contado con dos coordinadores, el Dr. Carlos A. Jiménez, actual presidente de SEPAR, y el Dr. Germán Peces Barba, vicepresidente neumólogo de SEPAR, y describe la reestructuración que los servicios de Neumología y Cirugía Torácica han realizado en cada una de las áreas de actividad de ambas especialidades. Pretende servir de orientación para todos los servicios de neumología y cirugía torácica de los hospitales españoles que han tenido un papel muy relevante frente a la pandemia de COVID-19.
Las UCI subieron el número de camas hasta un 300% de su capacidad y en muchos centros las camas de UCRI se han multiplicado por 4
“Los contenidos desarrollados en este documento también han de considerarse como recomendaciones que los expertos de SEPAR ofrecen a las autoridades y a los gestores sanitarios en materia de salud respiratoria en relación con el enfrentamiento a la epidemia de la COVID-19, tanto en materia de lo realizado en el momento de la fase aguda de la misma, como en su periodo de desescalada y de futuros rebrotes”, afirma el Dr. Peces Barba, en la introducción a esta publicación.
En los servicios de neumología no solo hubo una reorganización interna, sino que también dieron soporte al resto del hospital, aplicando soporte respiratorio no invasivo (SRNI) tanto a pacientes con techo terapéutico como a pacientes sin techo terapéutico. Las plantas de hospitalización se han adaptado, de modo que muchas de las camas se dotaron de monitorización cardiorrespiratoria.
“Muchos hospitales reconvirtieron una parte de las salas de hospitalización o las áreas idóneas de cada centro hospitalario, por su amplitud y disponibilidad de monitores y oxígeno, como las de ictus y de Cirugía Mayor Ambulatoria, en Unidades de Cuidados Respiratorios Intermedios (UCRIS). Esta nueva unidad asistencial se ha convertido en una pieza clave tanto de la hospitalización como de la desescalada”, afirma el Dr. David de la Rosa, coordinador del área de infecciones respiratorias de SEPAR.
Una UCRI se define como un área de monitorización y asistencia a pacientes con insuficiencia respiratoria aguda (IRA) que precisan soporte respiratorio no invasivo (SRNI), con ventilación mecánica no invasiva (VMNI), presión positiva continua de las vías aéreas (CPAP) y oxigenoterapia de alto flujo (OAF) como parte del tratamiento y que prestan soporte a pacientes no candidatos a ingresar en UCI o que aún no lo son, pero que, por su gravedad, tampoco podrían recibir cuidados adecuados en una unidad de hospitalización convencional.
En la desescalada los hospitales deben tratar a pacientes COVID-19, no COVID-19 y post-COVID-19
“Las UCRI han sido un magnífico soporte a los recursos de UCI, a veces saturados, o bien para ganar tiempo estabilizando al paciente hasta su ingreso en la UCI e incluso evitando la intubación orotraqueal en muchos casos. Las UCRI han logrado reducir sensiblemente las cifras de mortalidad pese a no disponer del recurso de la intubación, que es el máximo control de la mecánica respiratoria”, ha destacado la Dra. Olga Mediano, coordinadora del Área de Cuidados Respiratorios de SEPAR.
Dentro de las propias UCRI ha sido preciso adaptar ciertos procedimientos y aspectos, algunos de ellos heredados de la UCI, como la pronación del paciente. En el caso de la COVID-19, los pacientes tienen una rápida evolución clínica a peor en pocas horas, por lo que, en la monitorización, es precisa la guardia presencial y las manos expertas, ya que en ocasiones el paciente requiere una escalada de tratamiento.
En cuanto a la formación de los profesionales, en estas unidades los neumólogos han formado en las técnicas particulares de ventilación que han requerido los pacientes en las UCRIS a todo el personal sanitario en tiempo récord. “El despliegue de las UCRI, que han multiplicado por 4 sus camas y se han dotado de los recursos necesarios, se ha asociado al factor humano. Desde SEPAR y la comisión nacional de la especialidad se ha prestado siempre atención a la formación de los residentes y a la formación continuada de neumólogos, otros especialistas, fisioterapeutas y personal de enfermería en esta área de capacitación. Gracias a todo ello, hemos tenido capacidad para absorber el impacto, que ha llegado a convertir la planta de neumología en una UCRI”, según la Dra. Mediano.
ESTRATEGIAS DE DESESCALADA
En las etapas en las que bajan el número de casos, los servicios de neumología deben tratar los nuevos casos de COVID-19; tratar a los pacientes respiratorios no COVID-19, muchos con exacerbaciones de enfermedades crónicas, que reaparecen tras semanas de poca afluencia a los hospitales; y tratar a los pacientes complejos tras el alta en las UCI, muchos con traqueostomía, ventilación mecánica y/o colonización por microorganismos multirresistentes.
Ante esta situación, la hospitalización se debe desdoblar entre pacientes COVID-19, no-COVID19 y post-COVID-19, lo que eleva la complejidad de la logística hospitalaria: habitaciones de aislamiento y aumento de la ratio enfermera/paciente. Requiere coordinarse con los equipos de rehabilitación, nutrición y trabajo social y los equipos médicos y de enfermería de atención primaria, para poder dar el alta a los pacientes en el mejor estado posible, y de forma simultánea y progresiva retornar a las consultas normales, exploraciones complementarias y neumología de zona. En las consultas, se debe priorizar la atención a los pacientes con enfermedades respiratorias crónicas que hayan visto suspendidas sus visitas de seguimiento durante meses, porque pueden haber padecido un deterioro clínico durante el confinamiento.
OTROS CAMBIOS ORGANIZATIVOS
El documento detalla que las semanas previas a la llegada de la epidemia de COVID-19 a España se redujo rápidamente la actividad hospitalaria habitual programada, sobre todo la ambulatoria y las exploraciones complementarias no urgentes, aunque se mantuvieron activos los hospitales de día para visitas urgentes y circuitos de diagnóstico rápido de cáncer pulmonar y se hicieron teleconsultas con pacientes cuyas visitas presenciales se habían anulado.
También se efectuaron inventarios de los recursos materiales disponibles, como equipos de protección individual (EPIS), broncoscopios desechables, equipos para llevar a cabo tratamientos de SRNI, CPAP, ventilación no invasiva u oxigenoterapia de alto flujo y una adecuación de estos equipos para minimizar la aerosolización de las partículas virales.
Los gabinetes de broncoscopia tuvieron un rol destacado al ser requeridos las 24 horas del día
Asimismo, se previó la necesidad de personal, por lo que aumentaron progresivamente las horas de jornada laboral. Los gabinetes de broncoscopia tuvieron un rol destacado al ser requeridos las 24 horas del día para hacer broncoscopias urgentes en UCIS para detectar secreciones espesas, típicas en pacientes con COVID-19, y en otros centros se generalizó el uso de la ecografía torácica para ver la evolución de pacientes a los que no se podía hacer radiografías.
“Los neumólogos fueron parte activa de los cambios que, de forma sucesiva, hubo que ir incluyendo en los protocolos terapéuticos hospitalarios. Ante la falta de evidencias científicas publicadas, junto con la experiencia de otros especialistas y el consentimiento del paciente, también decidieron utilizar otros tratamientos de forma compasiva y prefirieron no confiar en que la COVID-19 se resolviera solo por medio de soportes ventilatorios. Hacía falta una intervención precoz y aplicar tratamientos para evitar el proceso proinflamatorio característico de esta enfermedad”, ha añadido el Dr. De la Rosa.