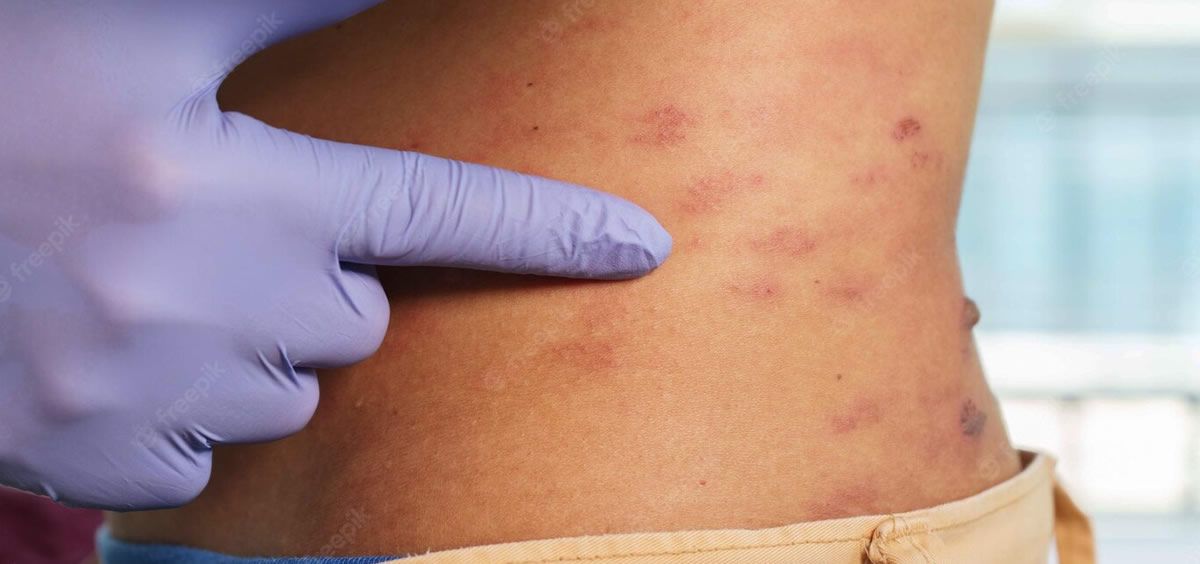
El herpes zóster (HZ) es una enfermedad que se produce por la reactivación del virus varicela zoster (VVZ). Presenta una baja mortalidad pero sus complicaciones constituyen un importante problema de salud pública en España, al igual que en los países de nuestro entorno. La carga de la enfermedad es semejante en todos los países desarrollados. Se espera que la incidencia de HZ aumente en un futuro próximo debido al envejecimiento de la población y al creciente número de personas con comorbilidades y con inmunosupresión.
La complicación más frecuente del HZ es la neuralgia postherpética (NPH), un dolor de origen neuropático que puede persistir más allá de los tres meses después de la curación de la erupción vesicular. El dolor ocasionado por esta complicación puede ser prolongado y debilitante reduciendo la calidad de vida del paciente.
A nivel europeo, la incidencia anual de HZ en la población general se sitúa entre 2 y 4,6 cada 1000 personas por año, aumentando con la edad y está asociada a situaciones que afectan a la inmunidad celular, como son enfermedades autoinmunes, neoplasias, tratamientos inmunosupresores o determinadas enfermedades crónicas, como la diabetes mellitus, la enfermedad pulmonar obstructiva crónica (EPOC) o el asma.
Es más frecuente en mujeres, siendo el sexo un factor de riesgo independiente asociado con la aparición del HZ. Existen dudas sobre si la historia familiar de HZ, el estrés psicológico, la depresión o los traumatismos previos en la zona de aparición de las lesiones pudieran estar asociados con un mayor riesgo de HZ.
En España, más del 90% de las personas adultas han presentado infección por VVZ (virus de la varicela zóster) y, por lo tanto, pueden desarrollar herpes zóster. El riesgo aumenta con la edad y alcanza el 30-50% en las personas de 85 años de edad y en adelante. También hay mayor riesgo de padecer la enfermedad en personas inmunodeprimidas.
De acuerdo con los datos ofrecidos por el Ministerio de Sanidad relativos a los casos e incidencia, hospitalizaciones y muertes por HZ en España entre 1998 y 2018, la incidencia de HZ muestra una tendencia creciente con la edad, destacando un punto de inflexión en el grupo de 50-54 años (pasando de 235,7 casos por 100.000 entre los 45-49 años a 333,5 en el grupo de 50-54 años-incremento del 41%); a partir de los 50 años la incidencia va creciendo hasta alcanzar el máximo en el grupo de 80-84 años, con 877,1 casos por 100.000 habitantes.
EL RIESGO DE HOSPITALIZACIÓN AUMENTA CON LA EDAD
El número de hospitalizaciones por herpes zóster aumenta con la edad. Las hospitalizaciones aumentan de manera creciente a partir del grupo de edad 50-54 años (pasando de 2.018 hospitalizaciones entre los 45-49 años a 2.534 en el grupo de 50-54 años, incremento del 20%). El grupo de edad que registra más hospitalizaciones es el ≥85 años (8.883 hospitalizaciones en el periodo). El 80,2% de las hospitalizaciones se acumulan en personas que tienen 50 o más años y el 63,1% en las que tienen 60 o más años.
Entre 1998 y 2017 se registraron un total de 1.186 hospitalizaciones con diagnóstico principal de neuralgia posttherpética, un promedio anual de 59,3
Tal y como se ha señalado anteriormente, la NPH es la principal complicación del HZ. Entre 1998 y 2017 se registraron un total de 1.186 hospitalizaciones con diagnóstico principal de neuralgia posherpética, un promedio anual de 59,3.
378 MUERTES ENTRE 1999 Y 2018
Entre 1999 y 2018 se registraron un total de 378 muertes por HZ, lo que supone una media de 18,9 muertes al año, con un rango de valores comprendido entre 12 (en el año 2000) y 28 (en 2012). Globalmente, para el conjunto de años, el 64% (242/378) de las muertes por HZ se registraron en mujeres.
Las muertes por HZ ocurren en la población adulta a partir del grupo de edad de 45-64 años, que acumula el 2,8% del total de defunciones; el 33,2% ocurren entre los 65-84 años y el 64,0% en personas de 85 años o más años.
En base a los datos expuestos se concluye que la incidencia del HZ en la población adulta es elevada. Motivo por el que más de uno de cada cinco hombres y una de cada cuatro mujeres padece la enfermedad entre los 50 y los 85 años.
LA IMPORTANCIA DE LA VACUNACIÓN
La vacunación frente al herpes zóster se posiciona, atendiendo a la fotografía expuesta a lo largo de estas líneas, como una herramienta fundamental.
El pasado 25 de marzo la Ponencia de Programa y Registro de Vacunación del Ministerio de Sanidad aprobaba una serie de recomendaciones relativas a la vacunación en España contra el herpes zóster. Un importante paso en términos de vacunación a lo largo de la vida en nuestro país.
La incidencia del HZ en la población adulta es elevada. Motivo por el que más de uno de cada cinco hombres y una de cada cuatro mujeres padece la enfermedad entre los 50 y los 85 años
En España, actualmente, existen dos vacunas autorizadas frente al herpes zóster, pero no se recomienda la vacunación ni en la infancia ni en adultos sanos de acuerdo a la información recogida por el Ministerio de Sanidad. Si se recomienda en los casos de personas inmunodeprimidas.
Se recomienda incorporar la vacunación frente a herpes zóster con la vacuna adyuvada Shingrix en las personas con las siguientes condiciones de riesgo, a partir de los 18 años, en cuanto se disponga de dosis. Atendiendo a la disponibilidad progresiva de dosis se deberán priorizar los siguientes grupos:
- Trasplante de progenitores hematopoyéticos (TPH). Vacunación a partir de los 18 años de edad. Se administrarán dos dosis con una separación de dos meses. En el caso de personas que se vacunan justo tras la realizar el trasplante, la primera dosis se administrará dos meses tras el trasplante.
- Trasplante de órganos sólido (TOS). Vacunación a partir de los 18 años de edad. Se administrarán dos dosis con una separación de dos meses. En el caso de personas que se vacunan tras el trasplante, la primera dosis se administrará 4- 8 meses tras el trasplante.
- Tratamiento con fármacos anti-JAK. Vacunación a partir de los 18 años de edad. Se administrarán dos dosis con una separación de dos meses, si es posible, antes del inicio del tratamiento.
- VIH. La vacunación se realizará en las personas estables con terapia antirretroviral durante al menos un año. Se administrarán dos dosis con una separación de dos meses.
- Hemopatías malignas. Se administrarán dos dosis con una separación de dos meses. En el caso de personas que van a iniciar tratamiento quimioterápico, la primera dosis se administrará al menos 10 días antes de iniciar el primer ciclo de tratamiento.
- Tumores sólidos en tratamiento con quimioterapia. Se administrarán dos dosis con una separación de dos meses. La primera dosis se puede administrar después de completar el curso de terapia antitumoral o buscar periodos ventana para su administración.
El documento de Sanidad recomienda además incorporar a vacunación sistemática frente a herpes zóster con la vacuna adyuvada Shingrix en la población general en la cohorte de 65 años en el año 2022, tras confirmación de disponibilidad de dosis.