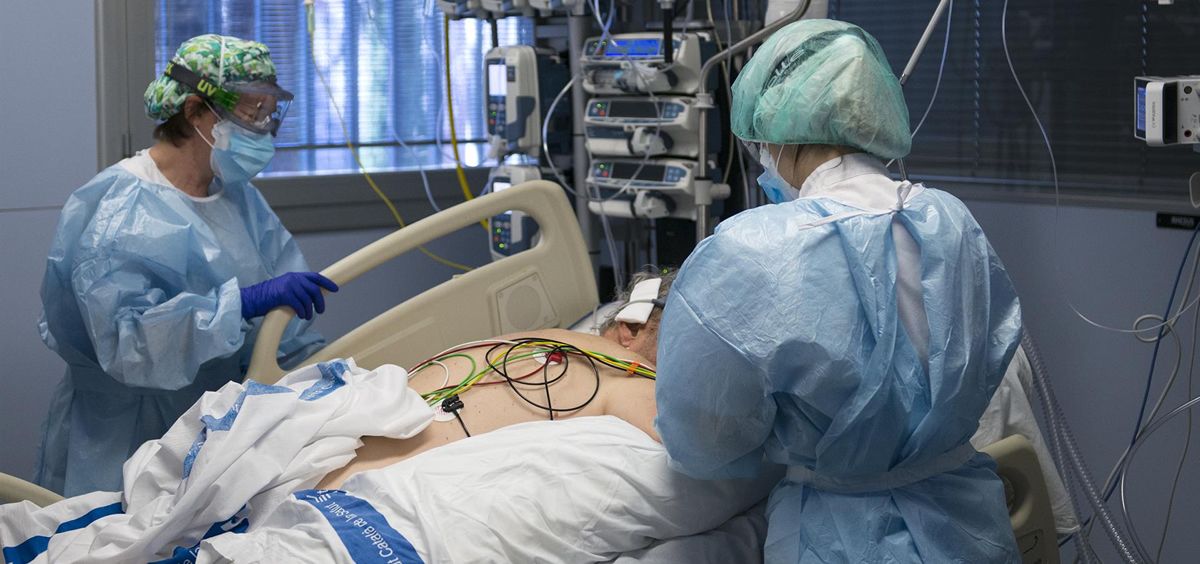
La sexta ola sigue creciendo en España con un aumento potencial de casos que, aunque en su mayor parte son leves o asintomáticos, está también traduciéndose en un aumento paulatino de la hospitalización y principalmente de las camas UCI, donde según la última actualización que las Comunidades Autónomas han mandado al Ministerio de Sanidad se refleja una ocupación del 13,92%. A mediados de noviembre, justo hace un mes, la ocupación era del 4,68%.
No hablamos de una ocupación crítica si la comparamos con la de hace un año. Según la actualización de la situación en España de la Covid-19 a 16 de diciembre de 2020, el porcentaje de camas UCI ocupadas por pacientes Covid era de 20,50%. Y por entonces no había llegado la vacuna y se centraban los casos graves principalmente en las personas mayores de 60 años o inmunodeprimidos, aunque también había pacientes que previamente estaban sanos y que llegaban al hospital con el oxígeno en sangre muy bajo, lo que les obligaba a ser intubados. Desde febrero hasta ahora, el nivel de las UCIs estaba a la baja gracias a la campaña de vacunación que ya lleva inmunizada con doble pauta al 89,7% de la población mayor de 12 años.
Sin embargo, actualmente con la sexta ola, se ha triplicado el porcentaje de ocupación con respecto al mes anterior. Pero además, el perfil en UCI ha cambiado. “Hace unas tres o cuatro semanas atrás teníamos principalmente no vacunados. Ahora tenemos un poco de todo”, señala el Dr. Juan Carlos Montejo, jefe de Servicio de Medicina Intensiva del Hospital 12 de Octubre por teléfono a Consalud.es.
“En general tienen más comorbilidades, pero no hay un patrón concreto, los hay que previamente estaban sanos y otros que tenían alguna enfermedad”, indica el Dr. Juan Carlos Montejo
Según explica el experto ahora en las UCIs, aunque mayoritariamente sigue habiendo grupos de no vacunados, hay casos de “vacunados con la pauta completa o con una dosis”. “En general tienen más comorbilidades, pero no hay un patrón concreto, los hay que previamente estaban sanos y otros que tenían alguna enfermedad”, indica el Dr. Juan Carlos Montejo. También hay principalmente inmunodeprimidos.
“Hablamos de una mayor circulación del virus que produce más pacientes potenciales”, explica el doctor. Aunque reconoce no saber exactamente por qué se ha producido este cambio de perfil con la nueva ola. “Hay varias hipótesis”.
VACUNAS Y ANTICUERPOS
Recordemos, desde febrero de 2021 hasta noviembre de 2021, la ocupación UCI fue bajando progresivamente y no superaba el 10% hasta ahora, en diciembre. Durante ese periodo diferentes grupos de edad han recibido la vacuna, los mayores de 70, luego los mayores de 60, los de 40, los de 20, los de 12, y desde este miércoles los del grupo de 5 a 11 años. Como han repetido los expertos incansablemente, las vacunas actuales no evitan la transmisión, pero sí la enfermedad grave que se puede desarrollar por la infección. Y en este caso, los anticuerpos que generan son la primera barrera con la que el virus se encuentra.
Otro de los motivos, que también es "algo raro, pero se puede producir" es que, aunque se tenga dos o tres dosis, "el envejecimiento o la inmunosenescencia, que es como se llama al sistema inmune en personas mayores, provoque pérdida de eficacia del sistema inmune y acaban llevando a esta situación", explica el inmunólogo
Estos anticuerpos se ha visto que se reducen desde los cuatro meses hasta casi desaparecer a los seis meses de recibir la segunda dosis. En general no es algo preocupante, si por algo se caracterizan las vacunas es de generar memoria inmune, de tal manera que las células son capaces de reconocer a la proteína del virus SARS-CoV-2 y enfrentarla. En el caso de las personas con mayores comorbilidades, el tiempo en el que la memoria inmune responde al virus puede suponer que estas personas desarrollen algunas complicaciones. Esta podría ser una de las razones por las que estén aumentando en UCI pacientes vacunados.
"No pasará a todos los pacientes, lo lógico es que los vacunados sigan protegidos e inmunizados pese a la bajada de anticuerpos", señala a este medio el Dr. Óscar Cabrera-Marante, médico adjunto de Inmunología Clínica y Laboratorio de Autoinmunidad del 12 de Octubre. Otro de los motivos, que también es "algo raro, pero se puede producir" es que, aunque se tenga dos o tres dosis, "el envejecimiento o la inmunosenescencia, que es como se llama al sistema inmune en personas mayores, provoque pérdida de eficacia del sistema inmune y acaban llevando a esta situación". El experto señala que también hay una mayor tasa de inmunodeprimidos "tanto pro enfermedades como por algunos fármacos".
A su vez recuerda que "el título de anticuerpos circulando en vacunados ayuda a evitar que el virus siga transmitiéndolo". Por eso insiste en que lo ideal sería vacunar a toda la población, "aunque es difícil porque como vemos hay países a los que no llegan las vacunas, o se administran sueros con menor eficacia. Además hay gente que ha dedicido no vacunarse". Ante esta situación indica la necesidad de reforzar a los ya vacunados. "Por eso se están vacunando con tercera dosis, para crear un búnker de vacunados para evitar que circule el virus. Es una forma de frenar la pandemia", determina el Dr. Cabrera-Marante.
Ayer, la Comisión de Salud Pública aprobó la vacunación con dosis de refuerzo para los mayores de 40 años. Algo recomendado por la Unión Europea y sobre lo que había insistido Úrsula von der Leyen. Con la reactivación de anticuerpos contra la Covid-19 por los sueros adicionales, los expertos esperan que la presión en la UCIs se reduzcan así como la alta transmisibilidad que hay actualmente y que está animada por una variante que en vacunados desarrolla síntomas leves, pero es altamente transmisible y muta muy rápido: la variante Ómicron.